Интервью Министра Вероники Скворцовой «Российской газете»
Медицина долгой жизни
Вероника Скворцова: ключевая задача сегодня — обеспечить высокое качество медицинской помощи
Медицина высоких технологий может развиваться только в случае, если в целом в стране будет достигнут качественный базовый уровень медицинской помощи, считает министр здравоохранения России Вероника Скворцова. В своем интервью «Российской газете» она рассказала о врачебных ошибках и о том, как их избежать, о доступности и развитии медицины в городе и на селе, и о том, как за последние не самые простые годы удалось увеличить продолжительность жизни россиян.
— Вероника Игоревна, первый вопрос — один из самых «горячих» в последнее время — врачебные ошибки. Одни говорят, что надо усиливать ответственность врача; другие возражают: есть высокорисковые сферы медицины, и если доктор, хирург, например, будет опасаться за свое благополучие, он просто откажется помогать пациентам в тяжелых ситуациях. Как вы видите решение этой проблемы?
Вероника Скворцова: Врач — живой человек. Он бывает уставшим, например, если тяжелое дежурство. Иногда ему не здоровится. Бывают ситуации, когда состояние больного, симптомы, результаты исследований сложно толковать однозначно. Никто, к сожалению, не застрахован от ошибок или недоразумений. Поэтому мы поставили задачу создать такую систему управления качеством медицинской помощи, которая бы дала врачу возможность опереться на самый передовой опыт, сверить свои действия, и тем самым предотвратить возможную ошибку. Более того, эта система будет подсказывать, где брешь в знаниях, и врач сможет вовремя подтянуть свой профессиональный уровень. Это важнейшее системное направление в развитии здравоохранения, которое в нашей стране создается впервые.
— Вы имеете в виду клинические рекомендации, которые, по сути, задают алгоритм действий врача? Но в «протокол» укладывается далеко не каждый конкретный случай…
Вероника Скворцова: Безусловно, медицина не только ремесло, но и высокое искусство, и требует креативного подхода. Но этот высокий уровень может быть достигнут, только если в целом мы обеспечим достаточный уровень качества. Этот «базовый» уровень гарантируют клинические рекомендации, которые являются алгоритмом действий врача, в зависимости от тяжести и особенностей течения заболевания у конкретного больного. Это и позволяет обеспечить индивидуальный подход к лечению.
Работа над созданием клинических рекомендаций началась в 2012 году. Было сложно: в нашей стране никогда не было единых национальных клинических рекомендаций. Более того, существовали разные школы, и считалось особым шиком, когда каждая академическая группа, каждый знаковый ученый имел собственное представление о диагностике и лечении того или иного заболевания.
В итоге мы предложили разработку клинических рекомендаций лучшим нашим специалистам: академикам, руководителям профессиональных ассоциаций, лидерам в разных областях медицины. Мы обновили состав внештатных главных специалистов минздрава, ввели должности главных специалистов в каждом регионе и федеральном округе. Мы проработали международную базу, учли международный опыт. Всего в этой работе участвовало более 7 тысяч специалистов. В итоге подготовлено более 1200 клинических рекомендаций по всем видам заболеваний, их утверждало само профессиональное сообщество на национальных конгрессах.
Важно, что каждый такой документ включает критерии оценки качества медицинской помощи. Это, по сути, система координат, которая необходима для экспертизы качества, на нее опираются Росздравнадзор и страховые медицинские организации, проверяя и оценивая работу медицинского учреждения.
— Медицинское сообщество приняло такой подход?
Вероника Скворцова: Не просто приняло, а вместе с нами разработало. Мы максимально упростили освоение клинических рекомендаций — все они не просто находятся в открытом доступе на сайте минздрава, но также разработана специальная поисковая система, которая позволяет быстро находить необходимую информацию — электронный рубрикатор. И сейчас важно научить врачей постоянно взаимодействовать с этой системой. Перед регионами поставлена задача: чтобы каждый доктор имел вход в нее со своего компьютера.
Следующий шаг в управлении качеством — это аккредитация к медицинской деятельности. Если врач повторно нарушает требования к качеству оказания медицинской помощи, то есть пропускает некие значимые действия в диагностике и лечении, его отправят на внеочередную аккредитацию и, если потребуется, на повышение квалификации. Либо, если знания не страдают, а есть небрежность в работе, необходимо, чтобы главный врач знал об этом. Тогда это дисциплинарное взыскание.
Таким образом, возвращаясь к вопросу об ошибках: по сути, выстроен механизм, позволяющий через профессиональную самоорганизацию, через взаимодействие с руководством медучреждений, повысить ответственность и профессионализм врачей. И тем самым мы предотвращаем случаи более серьезных нарушений.
По-моему, мы это делаем очень вовремя. Вы же знаете, что в США и ряде других стран иски пациентов против врачей выходят на одно из первых мест в числе судебных разбирательств. Мы стараемся учесть этот опыт и не повторять чужих ошибок.
О подготовке врачей
— Но тут еще важно и качество подготовки врачей, основы которой закладываются в медицинских вузах?
Вероника Скворцова: Конечно. Мы создали новые образовательные стандарты. Главное — ввели практическую подготовку студентов уже с первого курса. Шестой курс для медицинских специальностей — это практически субординатура.
Второй момент: за последние годы создано 97 симуляционно-тренинговых центров, которые позволяют быстро и эффективно осваивать самые сложные направления, получать практические навыки по хирургическим специальностям, интенсивной терапии и реанимации, в акушерстве и гинекологии.
С 2016 года мы начали внедрять систему аккредитации выпускников. Первыми ее прошли выпускники стоматологических и фармацевтических факультетов. Затем — все выпускники медвузов. С нынешнего года подключаем выпускников медицинских колледжей. С 2019 года поэтапно начнут проходить аккредитацию выпускники ординатур — это уже узкие специалисты. Наша задача, чтобы к 2021 году все молодые врачи, приходящие в отрасль, подтверждали таким образом уровень своей подготовки.
Видоизменяется и структура ординатуры. Во-первых, обучение будет дифференцированным по времени: от года до пяти лет, в зависимости от специальности. Например, нейрохирург может быть аккредитован через два года ординатуры для работы в амбулаторном звене, в травматологии. Но чтобы он мог работать нейроонкологом или сосудистым нейрохирургом, ему нужно будет отучиться еще три года, подтвердить полученные знания и умения дополнительной аккредитацией. Или кардиолог решит научиться выполнять эхокардиографию — это дополнительный модуль, другая специализация — ультразвуковая диагностика. То есть обучение строится так, что на основной «стержень» своей специальности сам человек может «нанизывать» дополнительные модули, расширяя свой функционал. Все это в перспективе будет учтено и при оплате труда врачей: она станет более дифференцированной и более справедливой, так как будет напрямую зависеть от сложности выполняемой работы.
Важно, что обучение продолжится и в процессе работы, для чего мы делаем логичный шаг — подключаем механизм повторной аккредитации. Это необходимо, ведь биомедицинские науки стремительно развиваются, и доктор просто обязан не выпадать из этого процесса и учиться постоянно.
— Сейчас, с развитием информационных технологий, здесь много новых возможностей?
Вероника Скворцова: Да, конечно. Совместно с советом ректоров медицинских вузов мы разработали концепцию непрерывного профессионального образования. Появились отличные возможности для дистанционной учебы: создан единый федеральный портал, который содержит более 1000 интерактивных образовательных модулей.
Кроме того, с помощью этой системы мы можем выполнять специальные сквозные программы. Вот лишь один пример: программа по онконастороженности для всех врачей первичного звена. Обучение проходят терапевты, гинекологи, другие специалисты в поликлиниках — каждый по своему направлению. КПД такого подхода очень велик.
Но, разумеется, эта теоретическая база дополняется стажировками на рабочем месте, участием в обучающих семинарах и конференциях, тренингах в симуляционных центрах. Все это каждый врач может выбрать для бесплатного участия и обучения.
О доступности бесплатной медицины
— Вероника Игоревна, став министром, вы всегда говорили: одна из главных целей — сделать медицинскую помощь равно доступной всем гражданам страны, вне зависимости от того, где живет человек. Сегодня мы видим: сложные, высокотехнологичные виды лечения можно получить в областном центре, не обязательно ехать в столицу. В большинстве регионов построены или достраиваются перинатальные центры — это совершенно иной, чем в обычных роддомах, уровень помощи мамам и новорожденным. Совершенно по-новому выстроена экстренная помощь при сосудистых катастрофах. Как вы оцениваете изменения, которые уже произошли, и что планируете на ближайшее будущее?
Вероника Скворцова: Самое главное, как мне представляется, это тот системный подход к переустройству нашей системы здравоохранения. Сейчас мало кто помнит, но в 2011-2012 годах межрегиональные различия были слишком велики. Скажем, тариф на одну и ту же услугу в разных регионах мог отличаться в 25 раз, а заработная плата врача одной квалификации — в 9 раз.
Поэтому начиная с 2013 года мы выстраиваем единые для всей страны прозрачные финансово-экономические правила. Во-первых, перешли на единый подушевой финансовый норматив в рамках базовой программы ОМС, а это по факту более 70 процентов всего объема медицинской помощи. В результате стал более четким и прозрачным механизм доведения субвенций до регионов. Во-вторых, поэтапно ввели единые методы оплаты медицинской помощи по клинико-статистическим группам. Сейчас таких групп уже более 500, и мы имеем возможность просчитать структуру тарифа фактически для каждого заболевания. В-третьих, с 2014 года мы внедрили иную структуру заработной платы медицинских работников. Раньше оклад составлял не более 20-30 процентов зарплаты, а все сверх этого составляли непрозрачные надбавки, непонятные стимулирующие выплаты и т.д. Сейчас уже 81 из 85 регионов привели структуру зарплаты врачей в соответствие с нашими рекомендациями: доля фиксированного оклада выросла до 55-60 процентов. Врачи стали меньше зависеть от административного произвола. Как результат: нам перестали присылать с жалобами квитки с зарплатой, где она составляла 4-5 тысяч рублей.
— То, что медики стали зарабатывать существенно больше, это хорошо. А что можно сказать по изменениям, которые касаются непосредственно пациентов? Например, о территориальной доступности помощи.
Вероника Скворцова: Мы полностью пересмотрели нормативы о размещении медучреждений в зависимости от численности населения и расстояния до ближайшего врача. Уже три года работает геоинформационная система, в которой собраны данные обо всех медицинских учреждениях — количество и профильность коек, спектр специалистов, сведения о транспортной доступности. В результате легко просчитать потребности для жителей любого населенного пункта, понять, чего не хватает. Для каждого региона составлен «свод несовершенств», и губернаторы подписали «дорожные карты» по его ликвидации.
Сейчас работают жесткие критерии: поликлиническая помощь должна находиться в шаговой доступности: 60 минут пешком или 15 минут на общественном транспорте. Установлен срок доезда «скорой помощи»: 20 минут, хотя в труднодоступных регионах, понятно, местные власти эти нормы имеют право подкорректировать. Установлены предельные сроки ожидания для всех видов помощи. Последнее нововведение касается онкологической помощи: установлено, что время с момента получения результатов гистологического исследования, подтвердившего диагноз, и до визита к онкологу и начала лечения не должно превышать двух недель. Теперь выполнение этих требований не просто возможность, а право каждого пациента.
К сожалению, пока еще не всегда и не везде эти нормативы выполняются. Но пациенты знают, чего они вправе ожидать. А руководители медучреждений имеют четкие ориентиры для улучшения работы.
О том, что мы стали жить дольше
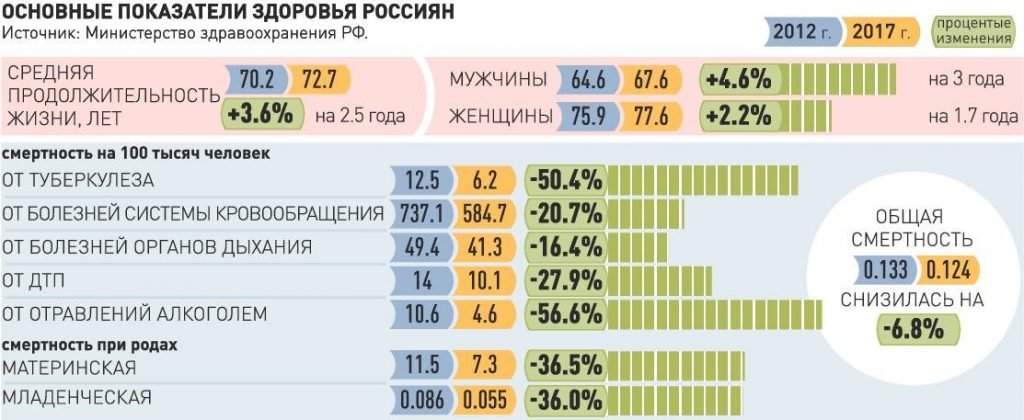
— За последние годы у нас резко снизилась смертность, в том числе от инфарктов и инсультов. Средняя продолжительность жизни выросла до 72,7 лет, на 2,5 года за последние пять лет. Как удалось этого достичь?
Вероника Скворцова: Было понятно, что необходимо полностью перестроить систему экстренной помощи при сосудистых катастрофах. При этом нужно было не только создать сеть сосудистых центров с отделениями интенсивной кардиологии и острых нарушений мозгового кровообращения (их сегодня в стране более 600), но и перестроить работу «скорой помощи». В сосудистых отделениях используются самая современная диагностика и лечебные технологии: число больных с ишемическим инсультом, получивших тромболитическую терапию в периоде терапевтического окна (это первые 4,5 часа), увеличилось в 30 раз, число нейрохирургических операций при кровоизлияниях в мозг — в 7 раз, операционное лечение инфаркта путем стентирования коронарных артерий теперь применяется в 3 раза чаще. В результате смертность от инсультов снизилась на 25 процентов в 2017 году по сравнению с 2012 годом, а от инфарктов миокарда — на 17 процентов за тот же период.
То же самое сделано было и в травматологии: в каждом регионе открылись специализированные отделения. В результате смертность от последствий аварий удалось снизить более чем на четверть.
Но, конечно, для увеличения продолжительности жизни важно развивать и другие направления медицинской помощи. Одна из ключевых задач сегодня — онкологическая программа, это и ранняя диагностика, и своевременно начатое лечение.
— Как развивается медицинская помощь на селе? Еще недавно многие говорили о гибели сельской медицины.
Вероника Скворцова: Благодаря все той же геоинформационной системе мы сегодня впервые в истории нашей страны реально знаем, сколько медорганизаций нам не хватает. С 2000 по 2010 год в сельских населенных пунктах было закрыто 15 тысяч амбулаторий и ФАПов — какие-то действительно за ненадобностью, другие — ошибочными решениями. Сейчас, наоборот, мы всячески восстанавливаем то, что утратили. В 2016 году построили и открыли более 500 амбулаторий, ФАПов, кабинетов врачей общей практики. В 2017-м — еще более 450. Отремонтировали за два года около 1100 старых медицинских объектов. Предстоит построить еще около 600. Чтобы вся эта инфраструктура не пустовала, уже несколько лет привлекаем врачей по программе «Сельский доктор».
Страна огромная, у нас много деревень и поселков, где живет менее 100 и даже менее 10 человек. Но людям помощь нужна обязательно, причем и профилактическая тоже. Поэтому мы видим выход в развитии мобильных мощностей — это, во-первых, передвижные амбулатории, когда в деревню регулярно приезжает и ведет прием доктор или фельдшер. Во-вторых, на базе районных больниц развиваем диагностические комплексы на колесах: это уже целая мини-поликлиника с возможностью сделать флюорографию, маммографию. Тут же бригада из нескольких специалистов: можно и глаза проверить, и с кардиологом проконсультироваться. Стремимся, чтобы жители каждого населенного пункта проходили такой профилактический осмотр минимум два раза в год.
Ну, и конечно, отдельная программа есть по развитию санитарной авиации — при таких пространствах, как в нашей стране, без нее невозможно.
Кому поможет телемедицина
— С нового года вступил в силу закон о телемедицине. Собственно, это еще один способ сделать медицинскую помощь доступнее и качественнее. Какие перспективы в этом направлении?
Вероника Скворцова: Закон о телемедицине действует с нынешнего года, но программу информатизации мы начали еще в 2012 году. Первый этап: обеспечили медучреждения компьютерной техникой. Вдумайтесь: всего шесть лет назад большинство врачей работали исключительно на бумаге, многие вообще не хотели переучиваться и вести медицинские карты в электронном виде.
Сейчас ситуация принципиально другая: у врачей изменился стиль работы, им не надо, условно говоря, рыться в кипе бумаг, чтобы найти анализы и результаты диагностических исследований, они видят все это в компьютере. Врач выписывает электронные больничные листы и рецепты для получения лекарств, он видит, есть ли нужное лекарство в аптеке. Он может записать пациента на консультацию к другому специалисту сразу же, никуда не гоняя больного. Все это — колоссальная экономия времени.
Пациенты, со своей стороны, получили возможность электронной записи к врачу — а вы помните, ведь еще совсем недавно, чтобы попасть к специалисту, в день записи приходилось с утра пораньше занимать очередь в регистратуру.
С другой стороны, объединяя медицинские учреждения сначала в пределах региона, а затем и в единую федеральную информационную систему, мы получили возможность перейти на электронный документооборот уже в масштабах страны. Завершится эта работа к 2020 году.
Говоря о телемедицине, мы имеем в виду два формата: «врач — врач» и «врач — пациент». Когда стартовала сосудистая программа, была поставлена задача круглосуточной электронной связи между региональными и первичными сосудистыми отделениями, чтобы оперативно передавать изображения с компьютерных томографов для расшифровки и постановки диагноза.
Сейчас формат «врач — врач» используется уже во всех регионах и во всех областях медицины. С 2016 года во всех национальных медицинских исследовательских центрах — их у нас больше 20 — есть возможность круглосуточно получать и передавать необходимую медицинскую информацию, в том числе визуальную. Специалисты самого высокого уровня помогают коллегам из регионов. Это и разбор сложных случаев, и работа над ошибками в виде конференц-связи, и обучающие видеосеминары — трансляции самых интересных, уникальных операций. Переход на круглосуточную связь со всеми 85 регионами будет завершен в нынешнем году.
Кстати, именно такая система взаимодействия была применена, когда в аварии в Ханты-Мансийске пострадала детская сборная. Лучшие нейрохирурги страны участвовали в консилиумах по лечению этих детей. Коллективный разум — это великая сила. Тяжеленные дети были — и всех выходили.
— Многих интересует вторая часть проекта по телемедицине: возможность дистанционного лечения при взаимодействии «врач — пациент».
Вероника Скворцова: Есть очень интересные проекты: так, мы сейчас завершаем «пилоты» по дистанционному наблюдению за больными артериальной гипертонией в Ленинградской и Тюменской областях. Используются специальные датчики, определяющие артериальное давление и пульсограмму, которые выдаются пациентам. Информация с них поступает к врачу, который, по сути, дистанционно контролирует состояние больного. Это, как показал эксперимент, повышает и ответственность самих пациентов, они более аккуратно принимают гипотензивные препараты. А ведь мы знаем, что достаточно взять артериальное давление под контроль, предотвращать гипертонические кризы, и количество инсультов снижается в три раза.
Ключевой вопрос
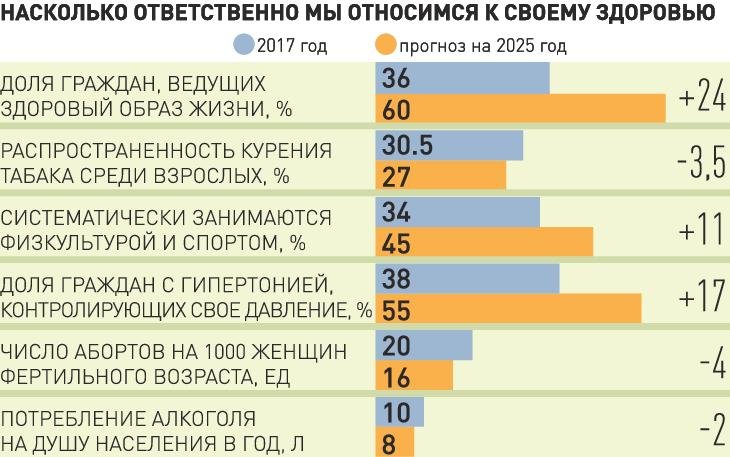
— Иногда приходится слышать, что минздрав слишком сфокусировался на немедицинских, а скорее социальных проблемах: борьбе с алкоголем, курением, агитации за здоровый образ жизни и т.д. Дескать, человек сам в ответе за свое здоровье, сам виноват в его ухудшении.
Вероника Скворцова: Мы исходим из того, что 60 процентов успеха в повышении потенциала здоровья нашего населения, как и населения любой страны мира, определяется стилем жизни, поведением самого человека. Уровень медицинской помощи, конечно, важен. Но вклад своих собственных усилий важнее. Вот почему, когда в 2011 году ВОЗ обсуждала, чему будет посвящена глобальная конференция по предотвращению неинфекционных заболеваний (это прежде всего сердечно-сосудистые болезни, сахарный диабет, онкология, хронические заболевания легких), мы отстаивали необходимость включить в качестве одного из ключевых вопросов для обсуждения формирование здорового образа жизни.
Поэтому мы всегда выступали и будем выступать против любых проявлений деструктивного поведения, которые приводят к ранним болезням, укорочению жизни и ухудшению ее качества.
Самые важные направления — это борьба с вредными привычками, это развитие физической активности. Сейчас вплотную занимаемся здоровым питанием — сотрудничаем с министерством сельского хозяйства. Активно контактируем с минприроды — нас волнует экология, сохранение чистой среды обитания, что также напрямую связано с сохранением здоровья.
Вообще, я считаю, что любой министр должен хотя бы немного быть министром здравоохранения, чтобы решения, которые принимают наши коллеги, учитывали и то, как в конечном итоге они повлияют на сохранение здоровья граждан. И мне кажется, что нам постепенно удается достигать в этом правильного баланса.
Источник: https://www.rosminzdrav.ru/
 Клуб инвесторов фармацевтической и медицинской промышленности Основной целью деятельности Клуба является привлечение в российскую фармацевтическую и медицинскую индустрию частных инвестиций.
Клуб инвесторов фармацевтической и медицинской промышленности Основной целью деятельности Клуба является привлечение в российскую фармацевтическую и медицинскую индустрию частных инвестиций.





